Diagnostic
La consultation initiale chez l’hématologue
Si l’éventualité d’une leucémie a été évoquée, l’hématologue (médecin spécialiste des maladies du sang) va utiliser plusieurs méthodes pour confirmer ou infirmer le diagnostic et pour évaluer le stade de la maladie.
La première étape est le recensement complet des antécédents médicaux. La seconde étape est l'examen clinique. Au cours de l'entretien, le médecin vous demandera toutes les informations sur les symptômes que vous ressentez, mais aussi sur votre passé médical, sur vos autres problèmes de santé. Il évaluera l’existence de facteurs de risque professionnels ou d'irradiation.
La seconde étape c’est l'examen clinique. Il sera centré sur un examen approfondi de la peau et de toutes les aires ganglionnaires à la recherche de ganglions anormaux qui sont le plus souvent absents.
Le clinicien effectuera une palpation de l'abdomen à la recherche d'une grosse rate (splénomégalie) et d'un gros foie (hépatomégalie).
L'examen pourra être complété par une visite chez le médecin ORL. Celui-ci examinera en détail la bouche et la gorge à la recherche d'anomalies des amygdales et des formations lymphoïdes».
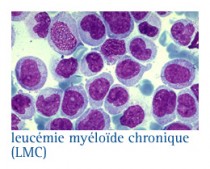
Les examens complémentaires
LA NUMÉRATION FORMULE SANGUINE (NFS)
L'anomalie majeure porte sur les globules blancs polynucléaires ou "lignée granuleuse".
Une hyperleucocytose
C’est une augmentation du nombre absolu de globules blancs, habituellement supérieure à 25 000 et parfois au-delà de 100 000. Cette élévation porte sur le taux des polynucléaires. Il existe, alors, une augmentation du nombre de polynucléaires neutrophiles (30 à 40 %), ou neutrophilie, de polynucléaires éosinophiles (5 à 10 %) ou éosinophilie et de polynucléaires basophiles (3 à 10 %) ou basophilie.
Une myélémie
C’est l'apparition de cellules normalement confinées dans la moelle osseuse dans le sang périphérique. La myélémie est constituée par des myélocytes et des métamyélocytes, quelques promyélocytes et des myéloblastes et une éosinophilie. La myélémie est dite harmonieuse, c’est-à-dire que l’on trouve tous les stades de différenciation des cellules (sans hiatus de différenciation). Au début le nombre de blastes (blastose) est inférieur à 5 %.
LES AUTRES ÉLÉMENTS FIGURES DU SANG PÉRIPHÉRIQUE
Les globules rouges (hématies)
Une baisse de leur nombre est parfois observée. On parle, alors d’une anémie discrète définie par une baisse du nombre de globules rouges ou du taux d’hémoglobine (Hb) au dessous de 12 g/l.
Les plaquettes
Une augmentation du taux des plaquettes, thrombocytose, au-delà de 500 000 peut être retrouvée, beaucoup plus rarement un baisse ou thrombopénie.
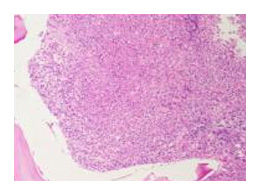
L'examen de la moelle osseuse
Cet examen fait partie du bilan standard de toute LMC. Deux techniques sont possibles, selon que l'on veut examiner les cellules ou la structure de la moelle, l’hématologue peut utiliser deux techniques :
LE MYELOGRAMME
Cet examen est réalisé par ponction sternale « PS ». Il s'agit d'une ponction réalisée dans l'os du sternum à l'aide d'une aiguille spéciale après une petite anesthésie locale.
Il montre une moelle dont la richesse cellulaire de la moelle osseuse est importante, avec une augmentation de la série « granuleuse » et une blastose médullaire (cellules immatures) inférieure à 10 %, à la phase chronique de la maladie. On peut trouver, comme dans le sang périphérique, une basophilie, une éosinophilie. Les précurseurs des plaquettes, ou mégacaryocytes, sont souvent augmentés et de petite taille.
Le myélogramme permet de confirmer la phase de la maladie et de réaliser le caryotype initial.
LA PONCTION BIOPSIE OSSEUSE
Elle est réalisée sur la crête iliaque qui est un os du bassin très accessible.
La ponction se fait sous anesthésie locale cutanée, sous-cutanée et périostée. Elle est réalisée à l’aide d’un trocart de biopsie muni de son mandrin pour traverser la peau et les tissus mous jusqu’au contact de l’os. Après la biopsie, il faut garder, si possible, le pansement compressif pendant 24 heures. Il peut, ensuite, être remplacé par des pansements secs stériles pour maintenir la plaie couverte pendant 3 à 4 jours et ne pas prendre de bain pendant 5 jours.
On pourra vous prescrire des antalgiques, à base de paracétamol, pour quelques jours.
En cas de saignement, de douleur persistante ou de signes inflammatoires, il faut prévenir votre médecin traitant et le médecin qui a réalisé le geste.
Cet examen affirme le diagnostic de « syndrome myéloprolifératif », caractérisé par une augmentation du volume du tissu hématopoïétique et de la lignée myéloïde en particulier, comblant la totalité des espaces médullaires, avec disparition des cellules graisseuses (adipeuses). Comme pour le myélogramme, on observe, une hyperplasie des lignées granuleuses (polynucléaires) et mégacaryocytaire (plaquettes) associée à une diminution de la lignée à l’origine des globules rouges (érythroblastique).
Une fibrose réticulinique discrète peut se voir, mais rarement dès le diagnostic. L’apparition d’une fibrose fait partie des signes d’accélération de la maladie.
Le mise en évidence d'un chromosome Philadelphie sur un caryotype
AVANT PROPOS
Le diagnostic initial de la maladie repose sur la mise en évidence de la translocation t(9 ;22) (q34 ;q11.2) dans les cellules sanguines et/ou médullaires, translocation responsable de la fusion des gènes BCR-ABL1 .
EN PRATIQUE…
Le caryotype est un examen qui permet d’établir une carte chromosomique des chromosomes humains.
Le caryotype est réalisé sur le prélèvement de moelle osseuse obtenu par myélogramme.
Au bout de 48 heures, on bloque leur croissance par la colchicine. On fait ensuite éclater les cellules et l'on étale les chromosomes qui sont colorés par différentes techniques.
SON INTÉRÊT…
La quantification du transcrit BCR-ABL1 est un élément capital de la prise en charge thérapeutique de ces patients puisque c’est le critère majeur du suivi biologique à l’ère du traitement par les inhibiteurs de tyrosine-kinase (ITK).
Dans de rares cas, on peut voir soit une translocation impliquant le chromosome 22 et un autre chromosome que le 9, soit une translocation complexe impliquant plusieurs chromosomes.
Cet examen permet aussi de détecter des anomalies cytogénétiques surajoutées et donc de préciser la phase de la maladie.
LES AUTRES TECHNIQUES
L'HYBRIDATION IN SITU (FISH)
Elle consiste en l'utilisation de sondes marquées par 1 flurochrome pour détecter des séquences répétitives du génome, soit sur chromosomes métaphasiques, soit sur des noyaux interphasiques.
Cette technique, parfois dénommée FISH, visualise directement le gène de fusion BCR-ABL sur les noyaux des globules blancs, qu’il y ait translocation visible en cytogénétique ou pas.
Elle permet de détecter les remaniements BCR-ABL sans chromosome Philadelphie et d’être plus sensible que le caryotype.
De plus, elle peut être utile pour rechercher une délétion du chromosome 9, reconnue comme facteur pronostique péjoratif.
LA RT-PCR
Cet examen est aujourd’hui indispensable au diagnostic de LMC. La Reverse Transcriptase Polymerase Chain Reaction (RT-PCR) met en évidence le transcrit du gène de fusion Bcr-Abl dans les cellules médullaires ou, plus facilement, à partir d’une simple prise de sang.
Cette technique permet de définir le sous-type moléculaire produit.
LES CONSÉQUENCES PRATIQUES
La mise en évidence d'une translocation de BCR-ABL est un préalable obligatoire avant de débuter un traitement une thérapie ciblée comme l'imatinib, le dasatinib, le nilotinib, le bosutinib ou le ponatinib.
Les informations nécessaires pour porter le diagnostic...
| Clinique | Cytologique | Cytogénétique | Moléculaire |
|---|---|---|---|
|
|
|
|
Les autres examens
LE TAUX D’ACIDE URIQUE
Il s'agit de la mesure du taux d'acide urique qui est fréquemment élevé (hyperuricémie) en raison de la prolifération cellulaire. S'il existe une hyperuricémie, pour éviter une crise de goutte ou des complications rénales, un traitement spécifique sera institué.
D’AUTRES TESTS BIOLOGIQUES…
On mesurera aussi, le taux sanguin de vitamine B12 qui est souvent augmenté ainsi que le taux des LDH, souvent très élevé.
UNE PONCTION LOMBAIRE (PL)
Cet examen est réalisé pour rechercher la présence de cellules dans le liquide céphalospinal (LCS). La ponction lombaire que l’on appelle souvent « PL » est un geste que beaucoup de gens croient connaître et surtout redoutent, car le pensent très douloureux. Ce n'est pas exact. Les médecins qui les réalisent ont une grande expérience de ce geste qu'ils pratiquent quotidiennement, sous anesthésie locale. Il ne faut donc pas avoir vis-à-vis de la ponction lombaire une appréhension démesurée.
L’IMAGERIE MÉDICALE
Elle ne fait partie du bilan standard. Rarement, pour évaluer précisément la taille de la rate ou du foie, ces examens pourront être demandés.
La LMC est en phase accélérée quand au moins un de ces critères est présent...
- Persistance ou augmentation des leucocytes (> 10 x 10 9 /L), ne répondant pas au traitement
- Persistante ou augmentation du volume de la rate (splénomégalie), ne répondant pas au traitement
- Thrombocytose persistante (> 1000 x 10 9 /L), ne répondant pas au traitement
- Thrombopénie persistante (< 100 x 10 9 /L) non liée au traitement
- 20 % ou plus de polynucléaires basophiles dans le sang
- 10 à 19% de blastes dans le sang ou la moelle osseuse (< 10% si blastes lymphoïdes)
- Anomalie chromosomique clonale additionnelle dans les cellules PH1+ au diagnostic (autre Ph1, +8, iso17q, +19, caryotype complexe, anomalie en 3q26.2)
- Toute autre anomalie chromosomique clonale dans les cellules Ph1+ survenant au cours du traitement
Mise à jour
12 décembre 2018

