La Tomographie par émission de positons (TEP)
Un petit retour en arrière...
Il y a plus de 70 ans Otto Warburg* avait observé que les cellules cancéreuses produisent en excès des lactates en présence d'oxygène. Il dénomma ce phénomène « la glycolyse aérobie ».
Aujourd'hui, ce taux élevé d'absorption du glucose par les tumeurs solides constitue la base théorique de tomographie par émission de positrons (TEP) qui est une imagerie de la consommation de glucose, grâce à la mesure de l'accumulation 18F-2-désoxyglucose (FDG) dans les cellules.
(* Otto Heinrich Warburg (1883 - 1970) médecin, physiologiste et biochimiste allemand, Prix Nobel de physiologie ou médecine de 1931)
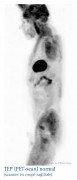
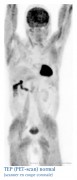
Un grand progrès en matière d'imagerie médicale...
Le TEP-Scan (Tomographie par Émission de Positons) ou l’abréviation anglaise PET-scan pour Positron Emission Tomography est un examen d'imagerie médicale qui fait partie, au même titre que la scintigraphie, des examens de Médecine Nucléaire car cette technologie utilise des produits radioactifs pour sa réalisation.
C'est l’alliance de l’imagerie TEP, d'une imagerie scintigraphique et d’un scanner multibarettes permettant la fusion des images. Cette alliance permet un affinement des résultats obtenus par les moyens classiques et une vision précise de la position des tumeurs.
FDG...
Très souvent le terme TEP ou PET sera suivi ou précédé de FDG (Fluoro-Désoxy-Glucose) qui désigne le traceur, le glucose et le marqueur = 18 Fluor, injectés lors de l'examen.
C'est, en fait, une image de la consommation du glucose par les cellules...
TEP-TDM - AUTRES MARQUEURS...
En France, en dehors du FDG, trois autres radio-pharmaceutiques marqués au fluor 18 pour une utilisation en oncologie sont actuellement sur le marché,
La 18 F-choline (FCH)
La base théorique de son utilisation en oncologie repose sur l’augmentation de la synthèse membranaire par les cellules tumorales avec augmentation des besoins en lipides membranaires, notamment en phosphatidylcholine dont la choline est le substrat
La fluoro-( 18 F)-dihydroxyphénylalanine ( 18 FDOPA)
Cette molécule a une fixation proportionnelle au transport intracellulaire et à la décarboxylation de la dihydroxyphénylalanine.
Dans l’exploration des tumeurs endocrines, ce traceur se positionne de manière complémentaire au FDG qui apparaît peu sensible dans l’exploration des tumeurs endocrines bien différenciée.
Le 18 F-Na
Son application est complémentaire de celle du FDG et permet de pallier le manque de sensibilité du FDG dans certaines indications.
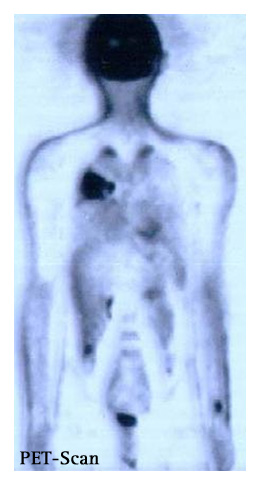
Un peu de technique...
C'est une technique d'imagerie médicale fonctionnelle qui consiste à injecter un traceur radioactif qui par désintégration, signale sa présence aux γ-caméras situées dans le système de détection entourant le patient. Ces caméras assurent la visualisation d’organes peu ou mal accessibles par l’imagerie conventionnelle et de réaliser des images du fonctionnement des organes.
LA MACHINE...
L'appareillage comporte :
- Un système de détection en trois parties comportant
- Les collimateurs filtrent les rayonnements pour ne garder que ceux qui proviennent du corps
- Les scintillateurs ou cristal qui arrêtent le rayonnement γ et produisent des photons de scintillation
- Le photomultiplicateur transforme le signal lumineux constitué par les photons en signal électrique transmis au système informatique
- Un système informatique de contrôle à distance
Le 18-fluorodéoxyglucose
C'est un analogue d’un sucre, le glucose. Celui-ci rendu radioactif par le remplacement dans la molécule du glucose d'une liaison OH par un marqueur, le fluor-18 ( 18 F).
Le fluor 18 est créé grâce à un cyclotron par accélération de noyaux H+ qui vont rencontrer des ions 18 O qui, en réagissant, créent le 18 F, selon la réaction : 18 O + H+ → 18 F.
Sa demi-vie courte de 109 minutes oblige un transport rapide quand il est produit hors du lieu d’exploitation. De plus, la quantité fabriquée est toujours supérieure à la quantité utilisée en raison d'une désintégration continue.
Un positron ou positon
Le positron ou positon, encore appelé anti-électron est l'antiparticule associée à l'électron. C'est une particule bêta-positive. Il possède une charge électrique de +1 contre -1 pour l'électron, le même spin et la même masse que l'électron.
Le 18 F est un atome qui contient un positron supplémentaire qui est libéré dans l’organisme. Lorsque le positron rencontre un électron, ils s’annihilent et forment deux photons gamma dont l'énergie est de 512 keV (1 électronvolt (eV) = 1,60×10 -19 Joule).
COMMENT "ÇA MARCHE"...
Matière et antimatière...
Les isotopes utilisés, comme le 18 F, ont une demi-vie très courte. Lors de leur désintégration, ils émettent un positon qui est l'anti-particule de l'électron.
Le positon, après un parcours de 1 à 3 millimètres dans la matière, rencontre un électron. De cette rencontre, matière-antimatière, résulte une réaction d'annihilation, les deux particules disparaîtront en donnant naissance à deux photons gamma.
Les deux photons sont émis en direction diamétralement opposée (180°) avec une énergie constante de 511keV.
Ce que détecte la TEP...
Elle ne détecte pas directement le positon mais les deux photons émis lors de son annihilation.
Le marqueur va suivre le métabolisme des cellules...
Il va se comporter comme du glucose et se fixera sur les zones très actives sur le plan métabolique.
Les sites de fixation pourront être retrouvés à la fois sur des zones physiologiques et dans les zones contenant des cellules malignes. L'accumulation de FDG est notable dans les cellules :
- A fort métabolisme glucidique (hot spot) , comme le cerveau, le tube digestif, l’appareil urinaire
- Inflammatoires
- Hypoxiques
- Néoplasiques, peu différenciées, à croissance rapide ce qui permet de détecter des tumeurs à partir de 1 cm.
À QUOI RESSEMBLENT LES IMAGES OBTENUES ?
Le plus souvent les images obtenues sont imprimées sur des films transparents, mais il est également possible de les éditer sur du papier. Elles sont majoritairement interprétées et rendues à votre médecin en noir et blanc (échelle de gris). Certains centres utilisent aussi des échelles de couleurs.
Pour l'interprétation, on a recours à des images informatiques animées où il est possible de visualiser les 3 plans de l'espace.
LES LIMITES DE LA MÉTHODE…
Il faut savoir que cette technique à des limites d’utilisation chez les diabétiques et lorsque la tumeur maligne n’a qu’une faible activité métabolique.
A quelle occasion prescrit-on une TEP ?
Les indications de cette méthode se sont fortement développées depuis 1998, date de l'introduction de la méthode en pratique. Les indications actuelles faisant l'objet d'un consensus concernent le bilan initial, le suivi thérapeutique et la recherche de récidive :
- Des tumeurs broncho-pulmonaires et des voies aéro-digestives supérieures
- Des tumeurs colo-rectales
- Des lymphomes hodgkiens et non-hodgkiniens
- Des mélanomes
- Des cancers de l'ovaire
Les techniques actuelles et leurs indications
|
|
Cible biologique |
Indications actuelles |
|
18F-FDG1 |
Métabolisme glucidique |
Tumeurs solides et lymphomes |
|
18F-FCH (fluorocholine) |
Synthèse des lipides membranaires |
Cancers de la prostate, cancers primitifs du foie |
|
18F-Fluciclovine |
Transport d’acides aminés, analogue de la leucine |
Cancers de prostate |
|
18F-F-DOPA |
Transport d’acides aminés |
Tumeurs cérébrales, neuroendocrines, du système amine precursor uptake decarboxylation (APUD) (phéochromocytomes, neuroblastomes, carcinoïdes, cancer médullaire de la thyroïde) |
|
18Fluoro-ethyl-thyrosine |
Transport d’acides aminés |
Tumeurs cérébrales |
|
18F-fluorure |
Remodelage osseux |
Tous les cancers ostéotropes (recherche de métastases osseuses) |
|
68Ga-DOTA-(Tyr3)-octréotate |
Expression de récepteurs de la somatostatine |
Tumeurs neuroendocrines |
|
18F-estradiol |
Expression de récepteurs des œstrogènes |
Cancers du sein, cancers de l’endomètre |
|
68Ga/18F-PSMA-ligand |
Expression de PSMA |
Cancers de la prostate |
Je vais passer une TEP...
QUE DEVEZ-VOUS PRÉPARER POUR L'EXAMEN ?
Vous devez être à jeun depuis 6 heures avant l'examen. Si vous êtes diabétique, il faut programmer l'heure du PET-scan afin que votre dernière prise de médicaments antidiabétiques soit effectuée deux heures avant le début de l’examen.
Ne faites pas d'exercice physique important dans les 12 heures précédant l'examen.
Buvez deux grands verres d'eau une heure avant l'examen.
AU CENTRE D’IMAGERIE MÉDICALE
Le séjour au centre d'imagerie est d'environ 3 heures.
Avant l'examen, on vous injectera par voie veineuse le traceur radioactif 18 FDG composé d'une solution de glucose (sucre) marqué par un isotope à demi-vie courte (2 heures).
La quantité de radiations associée à l'examen est sans danger et est, à titre d'exemple, inférieure à celle reçue lors d'un scanner traditionnel.
On vous demandera alors d’aller aux toilettes et de ne plus bouger après.
Vous vous reposerez pendant environ 45 minutes afin que le sucre radioactif se distribue au sein de votre organisme et qu'il soit incorporé dans les organes.
Vous devrez être le plus détendu possible afin de minimiser la captation de sucre dans vos muscles.
Lors de l'examen lui-même, vous serez allongé sur le lit d'examen durant environ 30 minutes. En fonction du type de caméra utilisée, cette phase d'acquisition des images pourra cependant être plus longue, mais n'excédera que rarement 2 heures.
Pour la grande majorité des patients, il est nécessaire de compter environ 3 à 4 heures dans le centre.
COMMENT IREZ-VOUS APRÈS L'EXAMEN ?
Il n’y a pas d’effet secondaire à l’injection du FDG. Vous vous sentirez parfaitement bien après le PET-scan. Il vous sera possible de reprendre votre véhicule.
Il faut compter environ 12 heures pour que le produit radioactif soit éliminé. Par précaution, durant cette période, le contact étroit avec de jeunes enfants n’est pas recommandé, ceci pour leur éviter une irradiation inutile.
Les contre indications de la technique
- La grossesse
- L'allaitement (suspension pendant 12 heures)
- En cas de diabète, l’examen est réalisé tôt le matin quand le taux de glucose est au plus bas
- L'exercice physique (conduite, marche ou sport) est interdit dans les deux jours précédent l’imagerie
Pour résumer...
- Être à jeun depuis 6 heures avant l'examen
- Arrêt de toute perfusion de sérum glucosé 24 heures avant l'examen
- Durée totale de l'examen, environ 3 heures
- Injection et isolement, environ 1 heure
- Temps d'acquisition des images : 25 minutes
- Temps de reconstruction des images : 15 minutes
Un contexte économique à ne pas négliger...
En France, 149 appareils TEP sont autorisés et 120 installés. La machine et l'infrastructure nécessite
-
- La construction de bâtiments spéciaux réservé à l’utilisation de la machine
- Le prix de la machine : 2.5 millions € plus installation de 800 000 €
- Le budget de fonctionnement environ 2 millions € par an
- Coût de la dose de FDG : 500 €
L'examen
-
- Le coût d’un examen y compris le prix du FDG : 1200 € (en France)
- Remboursement la sécurité sociale au centre d'imagerie, 1000 € par pour les mille premiers examens de l’année, puis de 550 € pour les suivants
Mise à jour
23 décembre 2018

