Deux formes fréquentes
Des types de mélanomes de pronostic différent...
Ces distinctions ne sont pas uniquement académiques car elles ont des conséquences très importantes pour la prise en charge de la maladie, son traitement et son pronostic.
Le mélanome superficiel
SES CARACTÉRISTIQUES
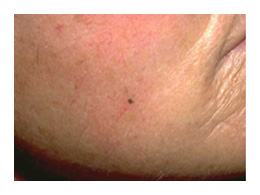
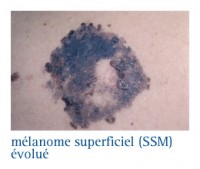
Le mélanome à extension superficiel ou SSM pour Superficial Spreading Melanoma est la forme la plus fréquemment rencontrée de mélanome cutané et représente environ 80 % des cas de mélanomes diagnostiqués. L'âge d'apparition est variable mais touche plutôt l'adulte jeune (âge moyen 40 à 50 ans). Son siège est ubiquitaire, dos, membres inférieurs, sein chez la femme. Une exposition solaire intense et brève est souvent impliquée.
SON ASPECT…
Il se présente sous forme d’une tache de contour irrégulier polycyclique, de couleur inhomogène polychrome (noir, marron, rouge, achromique). Il est non palpable ou palpable selon sa phase d’évolution.
SON ÉVOLUTION...
Ce type de mélanome est invasif. Il évolue en deux phases successives :
- Une phase de croissance intra-épidermique horizontale ou radiale est très longue, de l’ordre de 3 à 7 ans.
- Une phase de croissance verticale apparaît ensuite si le mélanome n’a pas été correctement traité ou a été négligé. Les mélanomes qui ont ainsi évolué, sont devenus épais et ont un moins bon pronostic.
Le mélanome nodulaire ( MN )
Cette forme a d’emblée une croissance verticale. Il représente 20 % des cas de mélanomes cutanés. L'âge d'apparition est variable de 40 à 50 ans.
Son siège est ubiquitaire et touche à la fois les zones couvertes ou non.
Il se présente sous forme d’un nodule épais de couleur noire, plus rarement achromique. Il est ferme et arrondi. Il peut s’ulcérer, se recouvrir de croûte, suinter ou saigner.
Sa croissance est rapide en quelques semaines. Cette forme a pour caractéristique d’être, d’emblée, invasive et d’être plus agressive.
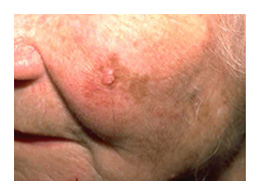
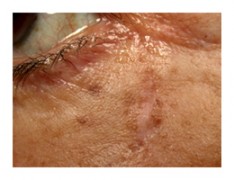
Le mélanome de Dubreuilh (LNM)
Elle se rencontre dans environ 10 % des cas de mélanome. C’est une forme de mélanome qui touche plus volontiers les personnes âgées. Elle fait suite à une mélanose de Dubreuilh, qui est un état précancéreux, parfois appelé mélanome in situ ou lentigo maligna (LM).
Le risque d’évolution d’un mélanome de Dubreuilh vers un mélanome malin est mal connu allant de 30 à 50 % dans certaines études à seulement 5 % sur des données épidémiologiques plus récentes. Ce qui est certain, c’est que l’augmentation de la durée de vie augmente le risque d’évolution du « mélanome in situ » vers un mélanome invasif.
Pour ce mélanome, la phase « horizontale » intra-épidermique est très longue. Elle dure de 10 à 20 ans.
Leur évolution schématique...
|
En deux temps |
En un seul temps (phases horizontale et verticale synchrones) |
|---|---|
|
|
Vers une classification biomoléculaire des mélanomes de la peau...
DES ANOMALIES GENETIQUES NOMBREUSES
De très nombreux travaux de biologie moléculaire et de recherche translationnelle ont mis en évidence de nombreuses anomalies génétiques affectant les cellules tumorales des mélanomes. Les mutations somatiques les plus fréquentes concernent BRAF, NRAS, NF1, PTEN, KIT qui sont des gènes impliqués dans les voies MAPK (Mitogen-Activated Protein Kinase) et PI3K (phosphoinositol-3-kinase), contrôlant la prolifération, la différenciation ou encore la survie. Les résultats sont établis pour les anomalies génétiques suivantes :
- D'oncogènes : BRAF (50–70 % de mutations) dont la recherche est systématique car elle dicte la nature des traitements des formes avancées de la maladie, NRAS (15–30 % de mutations) et AKT3 (surexpression)
- De gènes suppresseurs de tumeur : CDKN2A (30–70 % de délétions, mutations, ou d'inactivations), PTEN (5–20 % délétions ou mutations), APAF1 (40 % d'inactivations) et TP53 (10 % de perte ou mutation)
- D'autres anomalies génétiques : CCND1 (6–44 % amplifiés) et MITF (10–16 % amplifiés)
A terme, cela devrait déboucher sur une classification biomoléculaire des mélanomes et vers une personnalisation plus poussée des traitements ciblant des anomalies génétiques spécifiques.
LA CLASSIFICATION MOLECULAIRE
Elle prend en compte les données génétiques et la relation avec le mode d’exposition aux UV, pour lequel on distingue 4 types :
- L’exposition solaire intermittente correspond à des expositions brutales et brèves de zones cutanées habituellement protégées du soleil. L’archétype en est le séjour balnéaire avec coups de soleil
- L’exposition solaire chronique correspond à de faibles doses d’UV reçues au quotidien avec effet cumulatif sur la durée d’une vie. L’archétype en est le hâle du visage des professions d’extérieur : marins, agriculteurs, guides de montagne, etc. ; les mélanomes apparaissent plutôt chez les patients de plus de 55 ans, sur des zones telles que le visage et le cou et sont principalement mutés pour NRAS, NF1 ou BRAF non V600E (V600K)
- L’exposition solaire très faible correspond aux zones protégées du corps (zones acrales avec une importante couche cornée) ; les mélanomes touchent plutôt les moins de 55 ans, et sont le plus souvent mutés pour BRAFV600E
- L’exposition solaire nulle correspond aux zones muqueuses.
Les mélanomes apparaissant sur une peau non surexposée au soleil sont fréquemment associés à des mutations activatrices du gène BRAF et des mutations du gène NRAS
Les mélanomes affectant les muqueuses, les extrémités ainsi que ceux se développant sur une peau surexposée au soleil n’ont pas habituellement de mutations des gènes BRAF et NRAS mais présentent un nombre anormal de copies du gène de la kinase 4, cycline-dépendante, (CDK4) et de la cycline D1 (CCND1), qui sont des composantes de la voie de transduction intracellulaire sous le contrôle des gènes MAPK . Il aussi observé des mutations du gène KIT .
Mise à jour
22 février 2019

