Chirurgie
La tumeur infiltre-t-elle le muscle de la vessie ?
S'il s'agit d'une tumeur superficielle n'infiltrant pas le muscle de la vessie, le traitement standard est urologique.
S'il s'agit d'une tumeur infiltrant le muscle, les options de traitement seront alors dans certains cas, une résection endoscopique ou résection transurétrale vésicale (RTUV) ou un vaporisation au laser suivie d'une immunothérapie adjuvante ou une cystectomie, partielle ou totale.
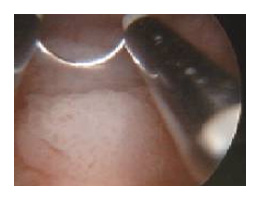
La résection transurétrale vésicale (RTUV)
LES INDICATIONS
C’est le traitement initial standard pour les tumeurs non infiltrantes (TVNIM), c’est-à-dire les cancers superficiels de la vessie, classifiés, Tis/CIS, Ta ou T1. C’est aussi une option initiale pour certaines tumeurs invasives limitées au tissu superficiel.
EN PRATIQUE ?
L’opération est réalisée par les voies naturelles
Elle nécessite soit une anesthésie générale soit une anesthésie locorégionale, utilisant la technique de la péridurale.
Une fois le patient endormi et avant l’intervention, la vessie et les organes du petit bassin sont méticuleusement examinés par l’urologue.
Ensuite, une cystoscopie est réalisée. Il s’agit d’un examen visuel de la vessie au moyen d’une micro-caméra placée à l’extrémité d’un tube appelé cystoscope. Celui-ci est introduit dans la vessie par l’urètre.
Pour effectuer la résection endoscopique, de petits instruments chirurgicaux sont introduits par l’urètre dans la vessie. Ils sont utilisés pour sectionner la ou les tumeurs. A la fin de l’intervention, une biopsie est pratiquée sur la base de la tumeur pour s’assurer que tout le tissu cancéreux a bien été enlevé. Des biopsies sont réalisées au niveau de tous les endroits suspects de la muqueuse vésicale.
Une nouvelle technique de résection utilise un faisceau laser à haute énergie.
Après l’intervention...
Une sonde urinaire est laissée en place quelques jours pour favoriser la cicatrisation de la muqueuse.
Une irrigation postopératoire continue de sérum physiologique pendant les 18h suivant la RTUV des TVNIM de risque faible ou intermédiaire est actuellement recommandée.
De plus en plus souvent, immédiatement après l'intervention (IPOP), une instillation de mitomycine C est réalisée dans les 6 premières heures et au plus tard dans les 24 heures qui suivent la RTUV.
La durée de votre hospitalisation est courte et fonction des suites opératoires, de votre état général et du type et de l’importance de la tumeur.
Les complications possibles
Elles sont rares, bien que vous puissiez ressentir quelques douleurs en urinant après l’ablation de la sonde.
A votre sortie, vos urines peuvent encore être rouges. Pour que vos urines deviennent claires, il faut boire environ 2 litres d'eau par jour.
Il est possible qu'un saignement reprenne dans les 15 jours qui suivent l’intervention en raison de la chute de la croûte (chute d’escarre). Dans ce cas, il faut augmenter la quantité de liquide prise par jour. Si le saignement ne s’arrête pas, consultez votre médecin traitant ou revenez consulter votre urologue !
QUELS SONT LES RÉSULTATS ?
Pour les tumeurs de bas grade histologique, la maladie est guérie dans plus de 80 % des cas, néanmoins, le taux de récidive est de l’ordre de 20 %.
Les cystectomies
AVANT...
La première cystectomie a été réalisée en 1887. Il s'agit d'une intervention "lourde" et le chirurgien vous informera en détail lors d'une consultation spécifique, sur les avantages et les inconvénients de chaque option possible.
LA CYSTECTOMIE TOTALE
Le principe
C'est le traitement de première intention des tumeurs infiltrant le muscle de la vessie.
Il est recommandé de ne pas trop attendre après que le diagnostic ne soit posé. Idéalement l'intervention est à programmer au plus tard dans les 3 mois suivant le diagnostic de la maladie.
L’intervention doit comprendre un curage ganglionnaire pelvien étendu et bilatéral (curage ilio-obturateur).
Chez la femme
En cas de tumeurs T2 à T3a, l’intervention habituelle est la cystectomie totale (ablation de la vessie entière) avec lymphadénectomie pelvienne.
La pelvectomie antérieure qui comprend, en plus de cystectomie, une hystérectomie radicale (ablation de l’utérus, des trompes, des ovaires) associée à une ablation de la paroi antérieure du vagin et, parfois, de l’urètre, n'est plus systématique maintenant.
Chez l’homme
La chirurgie standard est la cysto-prostatectomie (ablation de la vessie et de la prostate) avec lymphadénectomie pelvienne (au moins 10 ganglions), c’est-à-dire une ablation des ganglions lymphatiques à l’intérieur du petit bassin.
La préservation des vésicules séminales et/ou d’une partie de la prostate améliore la fonction érectile postopératoire, mais elle est associée à un risque plus élevé de récidive locale .
En cas d’envahissement de l’urètre prostatique, une urétrectomie complémentaire doit être réalisée. La récidive urétrale après cystectomie survient dans 8 % des cas, le plus souvent dans les 5 ans.
LA CYSTECTOMIE PARTIELLE
L'ablation partielle de la vessie est une technique qui permet de préserver une grande partie de la vessie.
Cette technique n’est appropriée que seulement dans un pourcentage limité de cas, par exemple, pour certains carcinomes épidermoïdes ou des adénocarcinomes siégeant à la partie haute du dôme de la vessie.
Le robot...
La cystectomie réalisée par voie cœlioscopique a été développées à partir de 1993. Les interventions robot-assistées ont vu le jour en 2003s.
Une méta-analyse comparant la cystectomie radicale assistée par robot à la cystectomie radicale ouverte, aucune différence en termes de survie sans récidive (HR 0,99, IC à 95 % 0,75-1,31) et de survie globale (HR 0,98, IC à 95 % 0,73-1,30) n'a été observée . Avec le « robot », le taux de transfusions est plus faible (RC 0,42, IC à 95 % 0,30-0,59) mais le temps opératoire est plus long (différence moyenne 78 min). Le taux de complications, de marges positives et la durée du séjour à l'hôpital ne différent pas.
Caractéristiques optimales pour un traitement conservatoire de la vessie
- Histologie urothéliale prédominante
- Tumeur unique <7 cm
- Résection transurétrale visiblement complète de la tumeur de la vessie
- Stade clinique T2–T3a
- Absence de carcinome étendu in situ
- Absence d'hydronéphrose
- Bonne fonction de la vessie
Les différents types de dérivations urinaires
- Urétérostomie cutanée directe ou trans-iléale (Bricker)
- Urétéro-sigmoïdostomie
- Poche continente
- Entérocystoplastie de substitution
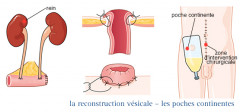
La reconstruction vésicale - les poches continentes
UN PETIT HISTORIQUE…
Le concept de dérivations urinaires avec un segment de tractus intestinal a émergé dès 1852 avec la première urétero-sigmoïdostomie réalisée par le chirurgien John Simon et publiée dans The Lancet (1852;1529:568-570). Depuis, les urologues n´ont cessé de mettre au point de nouvelles techniques ou d´améliorer les anciennes. Ces améliorations constantes, ont tenté de répondre à quatre exigences urologiques :
- De séparer les fèces des urines
- D'assurer la continence
- De fabriquer une poche collectrice, ou néo-vessie, de basse pression
- De simplifier le geste chirurgical.
Dès 1888, A. Poggi et G. Tizzoni travaillaient à mettre au un réservoir vésical de remplacement (Die Wiederherstellung der Harnblase, Zentralbl Chir 15 (1888), p. 921).
En 1911, Robert C. Coffey mettait au point un système antireflux (Physiologic implantattion of the severed ureter or common bile duct into the intestine - JAMA 1911;56:397-403).
Peu après, émergeait l´idée de détubuliser le segment digestif utilisé, technique systématisée par B. Berglund et NG Kock.
A terme, les urologues attendent beaucoup de la transplantation de vessie, de l´auto-accroissement de la vessie, du génie tissulaire et des vessies artificielles alloplastiques.
Techniquement...
Il existe de multiples montages possibles. Le plus connu est la dérivation continente de type Miami (Mitrofanoff, Monti, Casale…).
Elle est conçue à partir du côlon droit et de la dernière anse iléale. On utilise la valve qui fait la jonction entre l'intestin et le cæcum (iléo cæcale), et qui est continente. Cette valve a normalement pour rôle d'empêcher le reflux de selles du côlon droit dans l’intestin grêle.
La poche est ensuite abouchée par un petit orifice stomial.
En pratique...
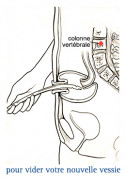
Pour uriner, il suffit de mettre une sonde qui permet de vider le réservoir par auto-sondage.
La reconstruction vésicale - les poches non continentes
Lorsqu'il n'est pas possible de fabriquer une dérivation urinaire continente, le chirurgien réalise une stomie urinaire.
Il s'agit d'une dérivation urinaire cutanée non continente qui débouche sur une poche externe. La méthode la plus employée est la stomie transiléale de type Bricker.
Cette intervention s'adresse principalement aux patients âgés, ou dont la maladie a atteint un stade très avancé. Et surtout pour ceux qui auront des difficultés à apprendre à utiliser une néo-vessie. Le "Bricker" est également conseillé en cas d'insuffisance rénale car les néo-vessies sont fréquemment contaminées par des germes issus de l'intestin.
Quelle néo-vessie ?
- L’urètre est conservé et le sphincter strié est continent
- ==> la dérivation urinaire sera "continente" et est dite orthoptique
- L'urètre n'a pas pu être conservé car il n'est pas fonctionnel ou le cancer l'a envahi
- ==> la dérivation urinaire ne sera pas continente, la poche abdominale est dite "hétérotopique"
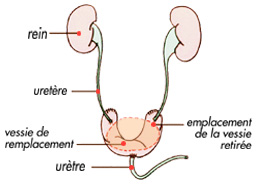
Le remplacement de la vessie, quand l’urètre est conservé…
LA TECHNIQUE
Le principe
Dans ce cas, la chirurgie reconstructrice est possible et l'urologue créera une vessie artificielle ou néo-vessie.
C'est la création d'une poche de stockage des urines. Cette poche est réalisée avec un segment d'intestin qui peut être de l’intestin grêle ou le côlon sigmoïde. On appelle cette poche ainsi créée par le chirurgien, une néo-vessie qui est ensuite raccordée à l'urètre. Le grand avantage, lorsque ces techniques sont techniquement possibles, est que le patient, homme ou femme, peut uriner par les voies naturelles.
Un petit historique...
Les bases théoriques de cette intervention remontent à la fin du XIXème siècle. Cette opération a été tentée, en France, pour la première fois par le Pr. Couvelaire, en 1950 puis reprise par son élève le Pr. Camey.
Une nette amélioration des résultats fonctionnels fut obtenue par l’application des principes de Kock, développés en 1969 pour les stomies urinaires continentes.
On prélève 60 à 80 cm sur la partie terminale de l'intestin grêle, l’iléon. Par un jeu de coutures, le chirurgien fabrique une poche qui sert de réservoir à basse pression pour l'urine. Cela permet de construire une poche de 300 à 400cm3 de volume. Cette poche est ensuite anastomosée sur l’urètre et les deux uretères réimplantés.
LES RÉSULTATS ACTUELS
La continence
Avec les techniques actuelles,, elle est de 95 % chez l’homme et de 85 % chez la femme. Le risque de rétention concerne 10 % des hommes mais environ 30 % des femmes, à cause d’une bascule, en arrière, de la néo-vessie.
De nuit, elle est de l’ordre de 75 %, avec une nette supériorité de l´iléon sur le sigmoïde car, dans le relâchement nocturne, la vessie de remplacement se laisse distendre et, lors de la contraction abdominale au lever, l’incontinence peut se produire. On peut remédier par le port d’un Penilex™.
La surveillance et les incidents possibles
Une surveillance rigoureuse est nécessaire après cette intervention. De ce fait, il est recommandé de revoir votre urologue 1 mois après l'intervention puis tous les 6 mois. Bien que rares, ce type de montage chirurgical peut entraîner des incidents. Ils sont liés :
- Au réservoir : incontinence si capacité trop faible, rétention urinaire avec risque d’infection si capacité trop grande, formation de calculs, cancérisation rare et tardive de l'intestin.
- Aux sutures (anastomoses) entre le réservoir et l'appareil urinaire : reflux ou rétrécissement (sténose) au niveau de l’anastomose (suture) avec l'uretère, incontinence ou sténose au niveau de l'anastomose avec urètre.
- Plus rarement des troubles métaboliques (acidose) sont observés.
Vous resterez hospitalisé une quinzaine de jours pour pouvoir vous apprendre à gérer votre néo-vessie qui ne réagit pas comme la vessie native.
Cette prise en charge nécessite votre coopération et à pour but de lutter contre l’incontinence urinaire. De plus, vous devrez être en mesure de gérer les inconvénients susceptibles de survenir, par exemple d'être capable de vous sonder la vessie en cas de problème.
Dès l’ablation de la sonde vésicale, vous devrez effectuer quotidiennement des exercices. Grâce à cette auto-rééducation, plus de 80 % des patients sont continents de jour la première année et 60 % de nuit. L’amélioration de la continence continue souvent au cours de la deuxième année.
Cette nouvelle vessie a été reliée à l’urètre au cours de l'intervention, cependant, il faut savoir que vous n’allez pas uriner comme avant, car votre néo-vessie n’a pas de contractilité.
- Vous devez pousser en imprimant une pression avec les mains sur la paroi abdominale, ce qui est plus facile en position assise. La miction se fera en plusieurs jets, nécessitant de prendre son temps.
- La néo-vessie en intestin sécrète du mucus mélangé à l'urine. Ceci est normal et il ne faut donc pas vous inquiéter.
Dans les suites de cette intervention il n'est pas rare que vous ayez quelques difficultés à retenir vos urines, ceci est normal car l'intervention a supprimé le sphincter vésical qui vous permettait de retenir vos urines sans vous en rendre compte. Le sphincter urinaire que vous pourrez serrer volontairement, le plus important, a été préservé. Malgré cela vous risquez de perdre quelques gouttes d'urine à l'effort, lever brutal, course, il est conseillé de contracter vos muscles périnéaux avant l'effort. Pour améliorer votre continence il faudra faire de la rééducation des muscles de votre périnée. Dès que vous le pourrez, pratiquer des séances de rééducation périnéales chez un kinésithérapeute spécialisé.
- Lorsque vous urinez, coupez 2 à 3 fois le jet.
- Aussi souvent que possible, faites travailler votre périnée en serrant l'anus, comme pour retenir les selles.
- Vous pouvez utiliser momentanément lorsque vous sortirez chez vous, des garnitures à usage unique.
- En dépit des fuites, il faut continuer à boire normalement, votre organisme a besoin d'environ 1,5 litre d'eau par jour.
Vous avez une néo-vessie continente, vous devez vous et votre médecin assurer...
- De sa bonne vidange
- Que vous avez la bonne technique et que vous avez intégré les mécanismes de continence (exercice d’auto-rééducation par contractions du muscle anal sans participation des muscles abdominaux, ni des muscles adducteurs)
- Qu’il n’existe pas de désordre métabolique (acidose)
- Que la fonction rénale reste normale et stable mesurée par la créatininémie
LA CHIRURGIE, PENDANT & après...
LA CYSTECTOMIE
Cette intervention correspond à l’ablation totale de la vessie. Elle se déroule sous anesthésie générale et dure de 4 à 8 heures.
Quand vous vous réveillez de l'opération, vous êtes placé en salle de réveil où vous restez jusqu'au réveil en vérifiant que vos signes vitaux, tension artérielle, pouls et respiration sont stables.
Les douleurs post opératoires seront calmées par des médicaments antalgiques administrés en continu, au moins les premiers jours suivants l’opération.
En principe, vous rentrerez dans votre chambre le soir.
LES TUYAUX
Une sonde gastrique
Elle permet de vider l’estomac peut être positionnée au bloc opératoire, celle-ci permet d’éviter les vomissements post-opératoires. Elle sera enlevée une fois le transit revenu. C’est à ce moment que l’alimentation sera progressivement réintroduite.
La sonde urinaire
A la suite de l’intervention, si la vessie est laissée en place, on vous posera une sonde urinaire pour mettre en repos la vessie opérée ou la néo-vessie et, ainsi, faciliter la cicatrisation. Votre chirurgien décidera en fonction de votre évolution de la date d’ablation des drains et sondes urétérales.
Les drains
Un ou plusieurs drains (tubes en plastique ou en caoutchouc) sont mis en place pour drainer le sang et la lymphe qui s'accumulent au cours du processus de cicatrisation. Les soins du drain comprennent l'évacuation des liquides et la mesure des quantités recueillies ainsi que la surveillance nécessaire par le médecin ou l'infirmière.
La plupart des drains sont placés pendant quelques jours. Si la quantité de liquide drainé diminue jusqu'à environ 30 CC par jour, le drain est souvent enlevé.
LE LEVER
On vous prescrira des médicaments pour éviter les phlébites et vous porterez des bas de contentions. Assez rapidement, les médecins demandent aux patients de bouger les jambes et de se lever pour éviter les phlébites.
LE "FAST TRACK" ...
La mise en place de ce programme permet de raccourcir le délai avant reprise du transit et réduit le temps d’hospitalisation.
Il est basé sur une mobilisation précoce, l’optimisation du traitement de la douleur en privilégiant les drogues non morphiniques, responsables de constipation, la stimulation gastro-intestinale avec l’utilisation du métoclopramide dès J1 et la reprise progressive d’une alimentation avant la reprise du transit.
LA DURE DE VOTRE SÉJOUR A L'HÔPITAL
Elle est au minimum de 9 jours mais le plus souvent 3 semaines sont nécessaires.
La cystectomie est une intervention fatigante pour l'organisme, la récupération d’une activité quotidienne normale se fait en quelques mois. Vous pouvez espérer reprendre progressivement vos activités pas avant 6 à 8 semaines.
Le plus souvent un retour à domicile est possible, si vous le jugez nécessaire une convalescence peut être demandée, dans ce cas, prévenez votre chirurgien avant l’hospitalisation.
Vivre avec...
LE CHOIX DU MATÉRIEL = PRENDRE LA BONNE TAILLE…
La taille de la stomie varie au cours de la période postopératoire immédiate et lors des six à huit semaines qui suivent. Il faut donc adapter la taille de l’appareillage, en sachant que les nouvelles stomies sont adaptables.
Sur un plan pratique, les stomies doivent donc être mesurées à intervalles réguliers afin d'adopter l'ouverture de l'appareil en conséquence. Un guide de mesure est fourni avec les appareils.
LES SOINS DE LA PEAU …
Si votre urine est concentrée et alcaline, vous pouvez présenter des problèmes cutanés autour de votre stomie ou des cristaux (de sel) autour de la stomie.
Si vous tentez d'enlever les cristaux en frottant, vous risquez de faire saigner la stomie ! Vous devez alors utiliser une solution diluée à 50 % de vinaigre blanc et d'eau que l'on verse dans le sac (en découpant la valve anti-reflux) ou que l'on applique en tampons imbibés directement sur la stomie après avoir retiré l'appareil. Il faudra alors changer plus souvent d'appareil.
Pour procurer une protection optimale à la peau entourant la stomie, on choisira une ouverture dégageant la stomie d'environ 3 mm, afin d'éviter des complications. L'appareil dot être changé dès que vous présenterez des fuites, des démangeaisons sous la collerette, des odeurs nauséabondes.
Il est essentiel de nettoyer minutieusement la région entourant la stomie lorsqu'on change l'appareil.
Le système de drainage nocturne doit être nettoyé et désodorisé quotidiennement avec une solution désodorisante et antiseptique que vous trouverez chez votre distributeur.
- N’'exposez pas votre stomie à l'eau chaude car elle ne contient aucune terminaison nerveuse et vous risquez de vous brûler et de provoquer des saignements.
- Éviter l'usage de savon afin de prévenir une irritation de la peau. Toutefois, si vous le désirez absolument, utiliser un savon doux, non parfumé, sans résidus. N'utilisez pas d'huiles de bain ou de crèmes, car l'appareillage n'adhérera pas à la peau.
- S'il y a trop de poils autour de la stomie, enlevez-les soigneusement pour éviter l'irritation de la peau. Pour ce faire, employez un rasoir électrique plutôt qu'un rasoir mécanique. On peut tailler les poils à l'aide d'un ciseau.
PRÉVENIR LES INFECTIONS URINAIRES …
Vos urines devraient être claires en tout temps. Par contre, des dépôts blanchâtres peuvent être présents à cause de la partie de l'intestin (l'iléon) ayant servi à fabriquer le conduit.
- Buvez beaucoup d'eau (c'est le secret).
- Utilisez un sac muni d'une valve anti-reflux.
- Videz votre sac régulièrement lorsqu'il est au tiers plein.
- Utilisez un appareil de drainage nocturne (sinon, il faudra vider pendant la nuit).
UNE BONNE HYGIÈNE ALIMENTAIRE…
Il faut boire plus 1,5 litre d’eau par jour afin d'éviter les infections urinaires. Évitez les jus de fruits acides comme le jus d’orange, de pamplemousse ou de citron. Prenez avec modération du lait ainsi que des sodas. Ceux-ci rendent l'urine trop alcaline.
Certains aliments donnent une forte odeur à l’urine : les asperges, poissons, épices. A l’opposé, certains aliments peuvent combattre l'odeur d'urine, tels que le jus de canneberges (si vous pouvez vous en procurer !), le yogourt et le babeurre.
Pour changer votre poche...
- Lavez vous les mains et préparez une poche propre et le matériel pour nettoyer la peau
- Enlevez la poche usagée
- Nettoyer la peau à l'eau et au savon, rincer et sécher
- Ne vous rasez pas, mais coupez-les poils courts aux ciseaux
- Mettez la plaque puis la poche
- La plaque se change environ tous les 4 jours
- La poche de jour se change tous les 2 jours
- La poche de nuit se rince chaque jour à l'eau javellisée
- Ayez du matériel de rechange : plaque, poches, etc.
Mise à jour
27 avril 2025

