Radiothérapie
Les principes de base …
C’est une option importante du traitement des tumeurs cérébrales.
La radiothérapie est l'utilisation de rayons à haute énergie pour détruire les cellules cancéreuses ou les empêcher de se multiplier.
Comme la neurochirurgie, c'est un traitement local car l'irradiation ne peut toucher que les cellules cancéreuses dans la zone traitée.

Les principales techniques
LA RADIOTHÉRAPIE EXTERNE (RADIOTHERAPIE TRANSCUTANÉE) (RTE)
C’est un accélérateur linéaire qui génère des rayons utilisés dans le traitement des cancers.
LA RADIOTHÉRAPIE IMPLANTATOIRE
Les radiations peuvent aussi provenir d'un matériau radioactif placé directement dans la tumeur.
Selon le matériel radioactif utilisé, l'implant peut être placé dans le cerveau pendant un certain temps ou en permanence. Les implants perdent un peu de leur radioactivité chaque jour.
Le patient doit rester hospitalisé plusieurs jours pendant la phase où la radioactivité est la plus intense.
Cette technique n’est pratiquement plus utilisée en neurochirurgie.
LA RADIO-CHIRURGIE STÉRÉOTAXIQUE
Son intérêt…
C'est un procédé de traitement des tumeurs du cerveau de plus en plus utilisé. Au cours des deux dernières décennies, la radiochirurgie a permis à la radiothérapie neuro-oncologique de progresser, non seulement par son efficacité mais aussi par sa meilleure tolérance et par de nouvelles indications. La radiochirurgie permet de :
- Délivrer une dose homogène dans le volume tumoral (GTV) et dans un volume cible adapté au type de tumeur (CTV)
- Diminuer la dose délivrée aux organes sains et donc la toxicité
- Augmenter, le cas échéant, la dose dans le volume tumoral sans augmenter l'incidence des effets toxiques.
Le médecin utilise les techniques décrites dans le chapitre « Neurochirurgie » pour localiser l'emplacement exact de la tumeur. Les rayons à haute énergie sont orientés vers la tumeur sous différents angles de manière qu'une forte dose de radiations atteigne la tumeur sans endommager les tissus adjacents du cerveau.
Les indications de la radiothérapie stéréotaxique dans le traitement initial des gliomes sont rares.
Les trois techniques actuellement utilisées
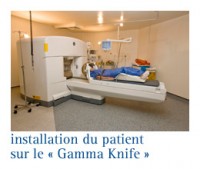
Le Gamma-Knife® - ( knife = couteau en anglais)
C'est un accélérateur linéaire miniaturisé fixé à un bras robotisé piloté par ordinateur et qui permet d’orienter les faisceaux avec six degrés de liberté et une précision de positionnement au millimètre.
Cette technique utilise les rayons gamma émis à partir d’un appareil spécifique aux irradiations cérébrales. En tout, il y a 192 sources de cobalt 60 qui font converger leur source vers le centre du volume cible. Ce système est très précis.
Cette radiochirurgie n'est accessible qu'aux tumeurs de petite taille et parfaitement sphériques.
Le CyberKnife®
C'est un système monté sur un bras robotisé associé à un système d’imagerie en temps réel permettant de s’affranchir des contraintes de mouvements. L’irradiation est précise (inférieure à 1 mm) à l’aide de multiples faisceaux.
Il est adapté à la radiothérapie en conditions stéréotaxiques intra- ou extracrânienne et permet de traiter sans le besoin d’utiliser de cadre stéréotaxique.
L’accélérateur de particules dédiées
Ces appareils ont été construits spécifiquement pour effectuer des radiothérapies en conditions stéréotaxiques.
Cet appareillage couplé à un cadre de stéréotaxie détermine le centre de la lésion à traiter. Le bras de l’accélérateur tournant autour de centre virtuel. La précision des deux systèmes de radiothérapie stéréotaxique est équivalente.
En pratique, les médecins définissent exactement sur une console où apparaît l'imagerie en position de traitement les contours de la tumeur, les organes à protéger avec les doses maxima qu'ils peuvent recevoir.
Le programme de dosimétrie calcule la meilleure façon de procéder en définissant les faisceaux, les collimations et les pondérations pour la radiothérapie conformationnelle.
Dans la modulation d'intensité, les lames du collimateur multilames s'interposent plus ou moins dans le faisceau pour moduler la dose selon ce qui est souhaité. Le traitement est administré en une seule séance.
La radiothérapie conformationnelle et en modulation d'intensité (IMRT) en trois dimensions
C'est, de fait, une synthèse entre des irradiations multifaisceaux et une radiothérapie conventionnelle. Cette technique représente les derniers progrès en matière de radiothérapie externe. Ces progrès sont liés à ceux de l'imagerie et de l'informatique.

Le traitement par radiothérapie
LES ÉTAPES PRÉLIMINAIRES
Vous rencontrerez habituellement en consultation un médecin radiothérapeute qui vous examinera et vous expliquera votre traitement, la durée et le rythme des séances.
LE PREMIER RENDEZ-VOUS APPELÉ « CENTRAGE »
La principale technique de traitement est la radiothérapie conformationnelle en 3 dimensions (RC3D).
Vous serez installé sur le dos (décubitus dorsal) et la positon de votre tête sera maintenue grâce à un masque thermoformé.
Vos données anatomiques seront acquise grâce à un examen scanner, éventuellement avec injection. L'examen consistera à l'acquisition de la totalité des volumes à traiter ( volumes d’intérêt ) . Une fois préciser, les volumes d’intérêt seront reconstruit par rapport à un repère tridimensionnel matérialisé sur vous patient ou sur la contention.
Ensuite le radiothérapeute précisera les volumes d’intérêt (contourage GTV, CTV, PTV, OAR) et des marges de sécurité. Ceci lui permettra de faire son étude "balistique" et dosimétrique et mettre en place les faisceaux d’irradiation et choisir l’énergie des photons, de 4 à 10 MV.
La protection des organes à risque (OAR) sera réalisé par la confection de de caches personnalisés et/ou l'utilisation d'un collimateur multilame.
Cette étape de repérage dure 40 à 60 minutes. Le traitement lui-même ne débutera que plusieurs jours après, des calculs étant nécessaires. Pour préciser encore les régions à irradier et celles à éviter, un « scanner-radiothérapie » peut vous être proposé, avant, pendant ou après le centrage.
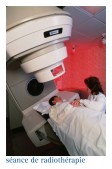
LES SÉANCES DE RADIOTHÉRAPIE
Vous serez placer sur la table d'irradiation de la même façon que vous étiez placé lors de la simulation. Au cours de la séance, il faut respirer doucement et ne pas bouger.
Le protocole standard est en association avec le témozolomide. la dose est de 60 Gy en 30 fractions de 2 Gy par jour, 5 jours par semaine.
Chez les patients de plus de 70 ans plusieurs schémas peuvent être proposés
- Une dose de 40,5 Gy en 15 fractions de 2,7 Gy, 5 jours par semaine (alternative 25 Gy en 5 fractions)
- Une dose 34 Gy en 10 fractions de 3,4 Gy, 5 jours par semaine
- Une dose de 50,4 Gy en 28 fractions de 1,8 Gy, 5 jours par semaines
La radiothérapie est habituellement réalisée 1 fois par jour, tous les jours sauf le week-end. Sa durée standard est de 6 semaines. Le rythme et la durée du traitement, déterminés par le radiothérapeute, doivent être respectés.
La durée d'une séance d'irradiation est d'environ 15 minutes.
L'irradiation est inodore, invisible, incolore et indolore...
Durant le traitement, vous êtes constamment surveillé à l'aide d'une caméra de télévision et en contact avec l'infirmier(e) par un interphone. La séance peut être interrompue à tout moment si nécessaire. Les paramètres d'irradiation sont constamment contrôlés par un ordinateur. Des radiographies prises pendant la séance contrôlent également votre traitement. Chaque médecin qui vous a pris en charge assurera avec les infirmiers une surveillance clinique, demandera les prises de sang et les radiographies qu'il juge utiles.
La surveillance après traitement
Une IRM de surveillance à 3 mois post irradiation est suffisante.
Une IRM de surveillance 1 mois après lune radio-chimiothérapie est, le plus souvent, proposée.
@ Pour en savoir plus, cliquez ici, sur « Radiothérapie ».
Dans le traitement des gliomes...
LES MODALITES
La radiothérapie peut être administrée selon plusieurs modalités :
- En traitement adjuvant, après l'intervention neurochirurgicale dans un délai de 3 à 5 semaines à la dose de 50 à 60 Gy en fractions de 1.8 à 2 Gy. Un hypo-fractionnement peut, aussi, être une option.
- En traitement exclusif
- Sous la forme d'une radio-chimiothérapie qui peut être concomitante ou séquentielle.
La radiothérapie post-chirurgicale est débutée dans les 6 semaines suivant l’intervention neurochirurgicale.
COMMENT ?
Les modalités actuelles de référence dans le traitement de ces tumeurs sont une radiothérapie dont les caractéristiques sont :
- Focale, c'est-à-dire dirigée sur le volume tumoral avec une marge
- Conformationnelle, ce qui veut dire qu'elle est "conforme" à l’image obtenue en IRM
- En 3 dimensions qui utilise l’imagerie médicale pour délimiter les volumes à irradier après reconstitution en 3D
LES INDICATIONS
Pour les gliomes de haut grade (III et IV)
Ils représentent 20 % des gliomes et surviennent vers 45 ans . Ils forment un groupe très hétérogène.
Le traitement doit être adapté au statut moléculaire de la tumeur. La recherche de la codélétion 1p19q est essentielle afin de guider la prise en charge thérapeutique.
Les doses habituelles de radiothérapie vont jusqu’à 60 Gy en 30 fraction de 2 Gy, 5 jours par semaine. La radio-chimiothérapie est une option. Elle comprend une chimiothérapie par PCV (procarbazine, lomustine, vincristine) de six cures, généralement un mois après la radiothérapie.
Pour les gliomes de bas grade (II)
Ils représentent 15 % des gliomes ; l’âge médian des patients est de 40 ans.
Les doses varient de 45 à 54 Gy en 25 à 30 fraction de 1,8 à 2 Gy, 5 jours par semaine.
Pour ces tumeurs, la radio-chimiothérapie (témozolamide ou procarbazine + vincristine) apporte un gain en matière de temps sans progression pour les malades ne pouvant pas bénéficier d'une exérèse totale.
Pour les récidives
Elles sont le plus souvent locales, dans les 2 cm autour de la localisation initiale Environ 80% ont lieu dans volume irradié dans les deux ans suivant le diagnostic initial.
Il n’y a pas de standard pour leur prise en charge mais plusieurs traitements sont possibles, le choix doit être fait au cas par cas en réunion de concertation pluridisciplinaire (RCP).
La radio-chimiothérapie, le standard actuel
LE PRINCIPE
Elle associe :
- une radiothérapie conformationnelle à la dose de 60 Gy
- un traitement concomitant par le témozolomide oral quotidien
- suivi d’un traitement adjuvant par le témozolomide cinq jours par mois. Ce protocole est le standard chez les patients de moins de 70 ans.
Le témozolomide doit être pris à jeun, une heure avant la radiothérapie, à la dose de 75 mg/m²/jour en continus, pendant toute la durée de la radiothérapie (durée totale 42 à 49 jours).
Un traitement contre les vomissements sera associé les ' premiers jours avant la radio-chimiothérapie.
Une surveillance hebdomadaire de la numération formule sanguine pendant la radio-chimiothérapie est nécessaire.
EN PRATIQUE...
La chimiothérapie adjuvante est débutée 4 semaines après la fin de la radio-chimiothérapie après la réalisation de l’IRM considérée comme l'examen de référence pour évaluer l'évolution de la maladie.
Le témozolomide est pris à jeun à la dose de 150 mg/m²jour pendant 5 jours pour la première cure. Cette dose sera augmentée à 200 mg/m²/jour pendant 5 jours à partir de la deuxième cure si la tolérance hématologique est acceptables. Les cures sont répétées tous les 28 jours pour une durée de 6 cycles.
Les cures sont données tous les 28 jours après vérification de la numération formule sanguine et du bilan hépatique.
Un traitement antiémétique par sétron pendant 5 jours est généralement nécessaire.
Champs électriques alternés
LE PRINCIPE
Des travaux expérimentaux in vitro et in vivo ont démontré que le traitement par TTFields ralentit et inverse la croissance des tumeurs en inhibant la mitose, le processus de division et de réplication des cellules.
Le traitement par TTFields génère de faibles champs électriques alternatifs à l'intérieur d'une tumeur, qui exercent des forces physiques sur les composants cellulaires porteurs d'une charge électrique, empêchant ainsi le processus de mitose normal et entraînant la mort des cellules cancéreuses.
Le traitement peut être administré en combinaison avec le témozolomide en traitement de maintenance et une fois que le témozolomide en traitement de maintenance est arrêté.
Pour nous résumer
| Première ligne | Sujet âgé | |
|---|---|---|
| Standard | Chirurgie puis radio-chimiothérapie concomitante et adjuvante par témozolomide | Très bon état général : chirurgie et radio-chimiothérapie concomitante et adjuvante par le témozolomide (plus ou moins radiothérapie hypofractionnée) |
| Options |
Biopsie puis radio-chimiothérapie concomitante et adjuvante par témozolomide Chirurgie et radio-chimiothérapie et Novo-TTF 100A |
Fonction du statut de la MGMT (méthyle guanine méthyle transférase) prédisant la chimiorésistance aux alkylants (temozolomide, lomustine-CCNU...) et d'un état général correct. Gène méthylé : chirurgie /biopsie si chirurgie récusée et témozolomide Gène non méthylé ou inconnu : chirurgie/biopsie si chirurgie récusée et radiothérapie |
Mise à jour
19 juillet 2022

