Diagnostic
La consultation chez le spécialiste
Si l’éventualité d’un cancer de la thyroïde a été évoquée, le médecin spécialiste peut utiliser plusieurs méthodes pour confirmer ou infirmer le diagnostic et pour évaluer la nature et le stade d’évolution de la maladie.
La première étape de l'évaluation d'un patient pour une suspicion de cancer de la thyroïde est le recensement complet des antécédents médicaux et l'examen clinique.
VOTRE PASSÉ MÉDICAL
Au cours de l'entretien, le médecin vous demandera de préciser tous les symptômes que vous ressentez, mais aussi sur votre passé médical, vos autres problèmes de santé. Il analysera, en détail, les facteurs de risques d'autres maladies bénignes de la thyroïde ou de cancer. Par exemple, le médecin s’enquiert de savoir si vous avez des proches parents qui ont présenté un cancer de la thyroïde.
De plus, il vous fera préciser ou si vous avez reçu des rayons sur le cou.
L’EXAMEN CLINIQUE
De la glande thyroïde
Il se fait en palpant la glande thyroïde au repos et lors des mouvements de déglutition.
Cet examen permet, souvent, de retrouver un ou plusieurs nodules thyroïdiens, non douloureux. La présence d’un nodule induré, fixé au plan profond, est en faveur de la malignité
La recherche d’une extension éventuelle
L’atteinte du nerf récurrent
La paralysie du nerf commandant les cordes vocales, le nerf récurrent se traduit par une modification de la voix qui devient bitonale. Les médecins parlent alors de paralysie récurrentielle. Si cette paralysie est du même côté ou homolatérale que le nodule suspect, il s’agit d’un argument en faveur de la malignité.
La recherche de ganglions lymphatiques au niveau du cou
Ils seront systématiquement palpés, car le cancer de la thyroïde vésiculaire est dit lymphophile. C’est-à-dire que la maladie à tendance à toucher rapidement les ganglions lymphatiques. Ceci est très important pour les des carcinomes papillaires qui présentent, assez souvent » des atteintes ganglionnaires cliniquement occultes.
Un bilan biologique
En dehors d’une prise de sang standard, dont les résultats seront, le plus souvent, normaux, on dosera le taux d’hormone «TSH».
Une valeur basse de la TSH permettra d'évoquer un nodule dit "chaud" qui sera confirmé par la scintigraphie thyroïdienne.
Dans le cas contraire, le nodule est dit "froid" et devra être considéré comme suspect.
Terminologie
- Un micronodule est une lésion globalement sphérique de moins de 5 mm
- Un nodule est une lésion mesurant entre 6 mm et 3 cm
- Une masse est une lésion mesurant au moins 3 cm
L'échographie cervicale
L'EXAMEN
Il est simple et reproductible. Le spécialiste passera une sonde à ultrasons au niveau de votre cou.
L'échographie permet de confirmer ou de porter le diagnostic de nodule, d'en mesurer les dimensions, de préciser son caractère solide, liquide ou mixte et son échogénicité (le fait, pour un organe soumis aux ultrasons d'un échographe, de renvoyer un écho). L’échographie donne des renseignements très importants, en particulier :
- Les dimensions de chacun des lobes de la thyroïde
- Le nombre, la situation, les dimensions et les caractéristiques des éventuels nodules
- L'éventuel retentissement sur la trachée artère
- L'état des chaînes ganglionnaires
Les résultats de l'échographie seront donnés selon la classification EU-TIRADS qui comprend 4 catégories de risque allant de 2 à 5 (La catégorie 1 correspondant à l’absence de nodule). L’évaluation du niveau de risque à l’échographie repose sur des critères validés : échogénicité, contours, présence ou non de microcalcifications, forme.
La vascularisation devient, dans la nouvelle classification, un critère mineur, ainsi que l’élastographie.
La taille du nodule n’intervient pas dans la classification elle-même mais détermine, en fonction du grade TIRADS, l’indication ou non de cytoponction diagnostique.
SA VALEUR DIAGNOSTIQUE
Importante !
Cet examen identifie et permet de classer les nodules, en fonction de la manière dont ils s’absorbent les faisceaux d’ultrasons.
- Les nodules anéchogènes, retrouvés dans 1 à 3 % des cas sont bénins
- Les nodules hyperéchogènes, observés dans environ 10 % des cas, sont le plus souvent bénins car seuls 1 à 4 % des nodules de ce type sont des cancers
- Les nodules iso-échogènes, notés dans un quart des cas, peuvent être des cancers.
- Les nodules hypoéchogènes, noirs à l’échographie, sont très fréquents (40-65 %). Ils sont plus souvent malins.
Le score de risque européen EU-TIRADS.
| Score | Description |
|---|---|
| 1 |
|
| 2 |
|
| 3 |
|
| 4 |
|
| 5 |
|
La cytologie
LE CONTEXTE
C’est l’examen fondamental pour établir le diagnostic car le diagnostic positif de malignité qui ne peut être fait qu'à partir des résultats de la biopsie. C’est l'examen le plus performant car sa sensibilité est de plus de 90 % et sa spécificité est forte de l’ordre de 75 %.
LES INDICATIONS
Elles dépendent de la taille des nodules, de leurs caractéristiques échographiques et du contexte à risque de malignité.
Il y a un ou plusieurs kystes à l'échographie...
La cytoponction n’est pas indiquée mais elle peut se justifier pour évacuer un gros kyste occasionnant une gêne ou une douleur cervicale.
Il y a un ou plusieurs nodules à l'échographie...
Pour les gros nodules dont la taille est supérieure à 2 cm, on vous proposera systématiquement une cytoponction.
Pour les petits nodules faisant de 0,7 cm à 2 cm, la réalisation des ponctions cytologiques ne vous sera proposée qu’en présence d'un contexte à risque ou d'un nodule à risque.
LES TECHNIQUES
La ponction à l’aiguille fine
C’est l’examen le plus sensible, lorsque la maladie se présente sous forme d’un nodule Cependant, elle doit être réalisée par un médecin spécialiste expérimenté. Elle permet d'apporter un argument décisif en faveur d'un cancer, en particulier papillaire.
C’est un examen très peu douloureux qui ne nécessite pas d’hospitalisation.
La ponction chirurgicale
Elle est indiquée pour les formes vésiculaires qui nécessitent un examen histologique complet car les anomalies portent sur l’architecture.
Les carcinomes médullaires sont identifiés par l'aspect particulier de leurs grandes cellules au noyau excentré, au cytoplasme ponctué de granulations rares. Des nappes de substance amyloïde sont souvent présentes. Dans les cas douteux, le marquage par un anticorps anticalcitonine confirme le diagnostic.
C’est un examen qui nécessite soit une courte hospitalisation soit une hospitalisation de jour.
L'immuno-marquage à la thyropéroxydase
C'est un élément important de reconnaissance dans la mesure où les cancers vésiculaires de la thyroïde ont un immuno-marquage à la thyropéroxydase négatif alors que les adénomes ont un immuno-marquage positif.
De plus, les marqueurs immuno-cytochimiques permettent de faire le diagnostic différentiel entre les carcinomes anaplasiques les lymphomes.
LA PRÉSENTATION DES RÉSULTATS
Les résultats de la cytoponction sont généralement rendus en estimant le risque de malignité selon la terminologie de Bethesda, présentée dans le tableau ci-dessous.
Résultats de l'analyse cytologiques - système de Bethesda 2010
| Résultats cytologiques | Risque de malignité | Conduite à tenir |
|---|---|---|
| I - Non diagnostiqué | ||
| II - Bénin (thyroïdite, nodule dystrophique) | < 3 % | Contrôle échographique à 6-18 mois d'intervalle pendant 3 à 5 ans |
| III - Lésion vésiculaire de signification indéterminée | 5 à 15 % | 2ème cytoponction dans un délai de 3 à 6 mois sous contrôle échographique |
| IV Tumeur vésiculaire/ tumeur oncocytaire (à cellules de Hürthle) | 5 à 15 % | Contrôle chirurgical (lobectomie) |
| V - Lésion suspecte de malignité (suspecte de carcinome papillaire, carcinome médullaire, carcinome indifférencié, lymphome, métastase ou autre) | 60 à 75 % | Contrôle chirurgical (thyroïdectomie totale ou lobectomie) |
| VI - Malin (carcinome papillaire, carcinome médullaire, carcinome indifférencié, lymphome, métastase, autre) | > 95% | Contrôle chirurgical (thyroïdectomie totale) ou traitement médical spécifique (radiothérapie ± chimiothérapie) |
| Non satisfaisant pour le diagnostic | Non déterminé |
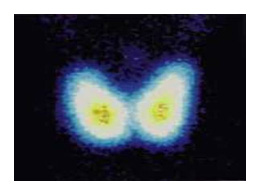
LA SCINTIGRAPHIE
De nos jours, elle n’est indiquée que lorsque la prise de sang montre un taux bas de TSH, ce qui peut révéler un nodule secrétant peu ou pas d'hormones thyroïdiennes.
Elle est réalisée en utilisant un traceur marqué qui peut être soit du Technétium 99m soit de l'Iode 123. Certains spécialistes préconisent la réalisation d'une scintigraphie thyroïdienne au Thallium 201.
La sensibilité de la méthode est estimée à plus de 75 %, mais sa spécificité est relativement faible, de l’ordre de 30 %.
Ils sont interprétés par les spécialistes de la manière suivante.
- Si le nodule est chaud ou hyperfixant avec extinction on non du reste du parenchyme thyroïdien, la probabilité de cancer est très faible.
- Si le nodule est froid ou isofixant, il devra être considéré comme suspect jusqu'à preuve du contraire.
Une exploration chirurgicale
POURQUOI ?
Environ 6 % des nodules thyroïdiens isolés, sont, en définitive, des cancers. Comme le risque chirurgical très faible et les séquelles opératoires mineures, la chirurgie peut vous êtes proposée d’emblée.
LES INDICATIONS
Les spécialistes considèrent qu'il faut opérer, avec examen histologique extemporané (durant l’opération), les nodules qui présentent les caractères suivants :
- Une taille supérieure à 3 cm (masse),
- Une évolution rapide, c’est-à-dire qui augmentent rapidement de taille,
- Un aspect « hypofixant », à la scintigraphie,
- Un aspect « cytologiquement suspects », lors de la ponction à l’aiguille fine,
- S’il existe des antécédents d'irradiation du cou.
L’intérêt pronostique de ces données
|
Structure |
Échostructure |
Cancers thyroïdiens |
|---|---|---|
|
Liquidienne |
Anéchogène |
< 1 % |
|
Mixte |
|
15 à 25 % |
|
Solide pur |
Hypoéchogènes (40 %) |
20 % |
@ résultats sur une série du Pr. L. Leenhardt (Paris).
En résumé...
- Le cancer de la thyroïde est le plus souvent découvert lors du bilan d’un nodule thyroïdien ( 95 % sont bénins). Il est le plus souvent de souche folliculaire
- La fonction thyroïdienne est rarement perturbée en cas de cancer thyroïdien.
- L’examen clinique recherche des facteurs de risque de cancer de la thyroïde (irradiation cervicale, antécédents familiaux) avec examen local (palpation thyroïdienne, aires ganglionnaires) et recherche de signes de compression: dysphonie, dysphagie, dyspnée
- Le bilan initial comprend : une NFS, un dosage de la TSH et une échographie cervicale
- Les nodules de risque intermédiaire (EU-TIRADS 3 > 20 mm, 4 > 15 mm et 5 > 10 mm) doivent être cytoponctionnés pour la classification Bethesda
Mise à jour
27 septembre 2021

