La chirurgie

Avant propos
C’est le chirurgien suisse, Emile Théodore Kocher (1841-1917) qui a, le premier, codifié la chirurgie thyroïdienne.
De nos jours, la chirurgie reste le traitement de première intention de tout carcinome thyroïdien et précède les autres traitements complémentaires à visée curative.
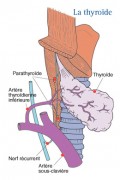
Les opérations possibles…
LA LOBO-ISTHMECTOMIE
C’est le geste chirurgical minimal. Il s’adresse aux tumeurs uniques de moins de 1 cm sans envahissement lymphatique.
Il comporte toujours un examen histologique extemporané, c’est-à-dire au cours de l’opération. Si l’examen est positif, le chirurgien effectuera une lobectomie sous-capsulaire controlatérale, en cas d’envahissement de l’isthme, de tumeur multifocale ou d’existence de facteurs de mauvais pronostic.
LA THYROÏDECTOMIE TOTALE OU SUBTOTALE
C’était l’opération habituelle proposée d’emblée lorsque le diagnostic de cancer est connu avant l’intervention. Selon les dernières recommandations, la thyroïdectomie totale n’est plus l'option de choix en cas de cancer bien différencié de la thyroïde, unifocal, avec un diamètre inférieur à 1 cm et sans métastases ganglionnaires, ni antécédents d’irradiation cervicale.
Maintenant, dans ce cas, l'option recommandée est une exérèse de la moitié de la thyroïde seulement (lobectomie seule).
Les avantages de cette option qui, bien que laissant toujours des reliquats minimes, sont un taux moindre de récidive et de risque de laisser en place des micro-cancers.
La thyroïdectomie subtotale est une variante qui laisse en place 2 à 3 g de tissu thyroïdien.
LE CURAGE DES AIRES GANGLIONNAIRES
Il fait l’objet de discussions parmi les spécialistes. S’il est décidé, il consiste en une ablation des ganglions suivants :
- Curage central du cou : ganglions récurrentiels, sus et sous- isthmiques
- Curage, éventuel, latéro-cervical portant sur les chaînes lymphatiques jugulo-carotidiennes, sus-claviculaires et spinales.
Le curage est, en général, unilatéral du côté de la tumeur car un envahissement ganglionnaire bilatéral n’est observé que dans moins de 10 % des cas.
L’intervention chirurgicale
SA DURÉE
Elle dépend du type de chirurgie réalisée. Par exemple, une chirurgie standard avec dissection des ganglions lymphatiques dure de deux à trois heures.
LA SALLE DE RÉVEIL
Quand vous vous réveillez de l’opération, vous êtes placé en salle de réveil où vous restez jusqu’au réveil en vérifiant que vos signes vitaux, tension artérielle, pouls et respiration sont stables. Vous serez ensuite ramené dans votre chambre.
LES TUYAUX AU RÉVEIL …
Un ou plusieurs drains (tubes en plastique ou en caoutchouc) sont mis en place dans la plaie chirurgicale pour drainer le sang et les liquides qui s’accumulent au cours du processus de cicatrisation. Les soins du drain comprennent l’évacuation des liquides et la mesure des quantités recueillies ainsi que la surveillance nécessaire par le médecin ou l’infirmière. La plupart des drains sont retirés au 4 ème jour.
LA DURÉE DE VOTRE SÉJOUR À L'HÔPITAL
L'hospitalisation est de très courte durée, un jour habituellement. La chirurgie ambulatoire est une autre option.
L'intervention laisse peu ou pas de trace, la cicatrice étant placée dans un pli du cou.
Les complications possibles de la chirurgie
EN GENERAL, TOUT SE "PASSE BIEN"...
Une thyroïdectomie ne pose pas de gros problèmes dans la majorité des cas. Rarement, dans moins de 3 % des cas, des complications peuvent s’observer dans les suites opératoires.
LES PARALYSIES RÉCURRENTIELLES
Le nerf récurrent ou nerf laryngé inférieur…
Ce nerf chemine dans la région de la thyroïde. Il commande les cordes vocales et donc la voix. Une atteinte du nerf récurrent ou nerf laryngé inférieur est responsable d’un trouble de la parole ou « dysphonie » d’intensité variable, avec souvent une voix bitonale. Plus rarement, le patient peut souffrir d’une dyspnée laryngée à l’effort et parfois des fausses routes à l’ingestion des aliments, en particulier des liquides.
Pourquoi une paralysie ?
Ce nerf peut être envahi par la tumeur de la thyroïde. Il peut, dans certains cas, être sacrifié par le chirurgien, ce qui entraînera mécaniquement une paralysie définitive.
Des paralysies récurrentielles surviennent dans moins de 3 % des malades opérés. Il faut savoir que la plupart d’entre elles, régressent.
LES HYPOPARATHYROÏDIES
Pourquoi ?
Les hypoparathyroïdies ne peuvent survenir que si l’opération a enlevé toute la thyroïde, y compris les quatre glandes parathyroïdes.
Qu’est-ce qu’il se passe alors ?
Dans ce cas, il apparaît une diminution du calcium ou hypocalcémie. Si le taux de calcium dans le sang (calcémie) est inférieur à 2 mmol/l, la maladie peut être symptomatique.
Ces anomalies sont relativement fréquentes mais transitoires.
Plus rarement, dans environ 5 % des cas, elles sont définitives et imposent la prise quotidienne d’au moins 1 g de calcium et/ou de la vitamine D.
De plus, il faut savoir que, dans un quart des cas, il existe un risque d’hypoparathyroïdie transitoire. En revanche, le risque d’hypoparathyroïdie définitive est beaucoup plus faible et de l’ordre de 5 % et augmente avec la réalisation et l’étendue du curage ganglionnaire.
Comment l’éviter ?
Avec les techniques chirurgicales actuelles, cette complication peut, le plus souvent, être évitée.
Le chirurgien, pour ce faire, repérera, au préalable, les 4 glandes parathyroïde avec du bleu de méthylène et réalisera, le cas échéant, une auto-transplantation. Dans ce cas, la glande est stockée dans une solution saline jusqu'à la fin de l'intervention, puis coupée en cubes de 1 mm et placé dans une petite poche réalisée dans le muscle sterno-cléido-mastoïdien.
AUTRES PROBLEMES POSSIBLES
Une légère dysphagie et des troubles mineurs de la déglutition, plus ou moins intenses, à type de sensation de « boule dans la gorge » ou « d’accrochage » à la déglutition sont fréquemment rapportés dans les suites de thyroïdectomie ; ils disparaissent le plus souvent en quelques mois.
Certains patients opérés présentent des troubles de la voix modérés et transitoires, non liés à une paralysie laryngée (et peut être secondaire à l’intubation ou à des difficultés d’ascension laryngée par inflammation des muscles sous hyoïdiens). Cependant, moins de 2 % des patients présentent des troubles de la voix qui persistent au-delà de 8 semaines post opératoires, et qui peuvent nécessiter une prise en charge spécifique.
Mise à jour
17 septembre 2022

